Herpes, ou cobreiro é uma doença causada pelo Vírus Varicela-Zóster (VVZ), o mesmo que causa também a Catapora. Esse vírus permanece em latência durante toda a vida da pessoa. A reativação ocorre na idade adulta ou em pessoas com comprometimento imunológico, como os portadores de doenças crônicas (hipertensão, diabetes), câncer, Aids, transplantados e outras.
Excepcionalmente, há pacientes que desenvolvem herpes-zóster após contato com doentes de varicela e, até mesmo, com outro doente de zóster, o que indica a possibilidade de uma reinfecção em paciente já previamente imunizado. É também possível uma criança adquirir varicela por contato com doente de zóster. A Herpes-Zóster pode levar a complicações e outras formas clínicas graves, inclusive, levar à morte.
Definição de caso suspeito de varicela:
Paciente com quadro discreto de febre moderada, de início súbito, que dura de 2 a 3 dias, e sintomas generalizados inespecíficos (mal-estar, adinamia, anorexia, cefaleia e outros) e erupção cutânea pápulo-vesicular, que se inicia na face, couro cabeludo ou tronco (distribuição centrípeta − cabeça e tronco).
Definição de caso grave de varicela: Caso que atenda a definição de caso suspeito de varicela e que necessite ser hospitalizado, ou tenha evoluído para óbito.
Definição de surto de varicela: Considerar como surtos de varicela a ocorrência de número de casos acima do limite esperado, com base nos anos anteriores, ou casos agregados em instituições, como creches, escolas e população privada de liberdade, entre outros.
SINTOMAS
O quadro clínico do herpes-zóster, ou seja, os sinais e sintomas da doença, é quase sempre típico. Na maior parte dos casos, antecedem às lesões cutâneas (na pele) os seguintes sintomas:
Dores nevrálgicas (nos nervos);
Parestesias (formigamento, agulhadas, adormecimento, pressão etc);
Ardor e coceira locais;
Febre;
Dor de cabeça;
Mal-estar.
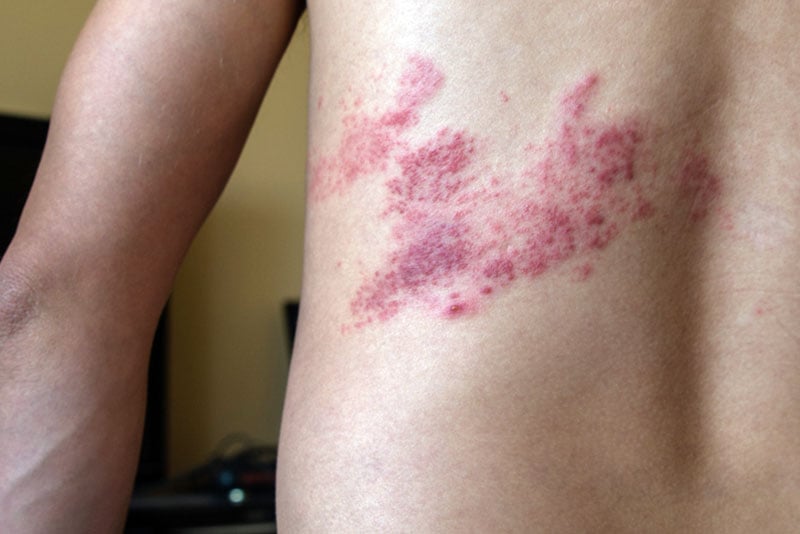
A lesão elementar é uma vesícula sobre a vermelhidão da pele.
A erupção é unilateral, raramente ultrapassa a linha mediana e segue o trajeto de um nervo. Surge de modo gradual e leva de 2 a 4 dias para se estabelecer. Quando não ocorre infecção secundária, as vesículas se dissecam, formam-se crostas e o quadro evolui para a cura em duas a 4 semanas. As regiões mais comprometidas são:
A torácica (53% dos casos);
Cervical (20%);
Correspondente ao trajeto do nervo trigêmeo (15%);
Lombossacra (11%).
Em pacientes imunodeprimidos, ou seja, que fizeram transplante e tomam imunossupressores, as lesões surgem em localizações atípicas e, geralmente, disseminadas. O envolvimento do VII par craniano, ou seja, de nervos que fazem conexão com o cérebro, leva à combinação de paralisia facial periférica e rash no pavilhão auditivo, denominada síndrome de Hawsay-Hurt, com prognóstico de recuperação pouco provável. O acometimento do nervo facial (paralisia de Bell) apresenta a característica de distorção da face. Lesões na ponta e asa do nariz sugerem envolvimento do ramo oftálmico do trigêmeo, com possível comprometimento ocular.
Importante: Nos pacientes com herpes-zóster disseminado e/ou recidivante, é aconselhável fazer sorologia para HIV, além de pesquisar neoplasias malignas (câncer).
COMPLICAÇÕES
A Herpes-Zóster pode provocar algumas complicações, listadas abaixo.
Ataxia cerebelar aguda, que pode afetar o equilíbrio, fala, deglutição, movimento dos olhos, mãos, pernas, dedos e braços;
Trombocitopenia, ou seja, baixa quantidade de plaquetas, responsáveis pela coagulação, no sangue;
Infecção bacteriana secundária de pele – impetigo, abscesso, celulite, erisipela, causadas por Staphylococcus aureus, Streptococcus pyogenes ou outras que podem levar a quadros sistêmicos de sepse, com artrite, pneumonia, endocardite, encefalite ou meningite e glomerulonefrite;
Síndrome de Reye, doença rara que causa inflamação no cérebro e que pode ser fatal, associada ao uso de AAS, principalmente em crianças;
Infecção fetal, durante a gestação, pode levar à embriopatia, com síndrome da varicela congênita (expressa-se com um ou mais dos seguintes sinais: malformação das extremidades dos membros, microftalmia, catarata, atrofia óptica e do sistema nervoso central);
Varicela disseminada ou varicela hemorrágica em pessoas com comprometimento imunológico;
Nevralgia pós-herpética (NPH) – dor persistente por 4 a 6 semanas após a erupção cutânea, que se caracteriza pela refratariedade ao tratamento. É mais frequente em mulheres e após comprometimento do trigêmeo.
PREVENÇÃO
As principais medidas de prevenção e controle contra a disseminação do vírus Varicela Herpes-Zóster são:
Vacinação;
Lavar as mãos após tocar nas lesões;
Isolamento: crianças com varicela não complicada só devem retornar à escola após todas as lesões terem evoluído para crostas.
Crianças imunodeprimidas ou que apresentam curso clínico prolongado só deverão retornar às atividades após o término da erupção vesicular;
Pacientes internados: isolamento de contato e respiratório até a fase de crosta;
Desinfecção: concorrente dos objetos contaminados com secreções nasofaríngeas;
Imunoprofilaxia em surtos de ambiente hospitalar.
A vacina varicela está licenciada no Brasil na apresentação monovalente ou combinada com a vacina tríplice viral (sarampo, caxumba e rubéola) e a tetraviral (sarampo, caxumba, rubéola e varicela). A vacina tetraviral só deverá ser administrada aos 15 meses de idade se a criança tiver recebido uma dose da vacina tríplice viral entre 12 e 14 meses. A vacina varicela monovalente é indicada para surto hospitalar a partir dos nove meses de idade.
VIAJANTES
Como a doença é transmitida de pessoa a pessoa, por meio de contato direto ou de secreções respiratórias (disseminação aérea de partículas virais/aerossóis) e, raramente, através de contato com lesões de pele, é importante evitar ficar próximo de objetos contaminados com secreções de vesículas e membranas mucosas de pacientes infectados.
https://www.gov.br/saude/pt-br/assuntos/saude-de-a-a-z/h/herpes
XXXXX
É comum que as feridas da herpes zoster apareçam apenas de um lado do corpo, em desenhos 'serpenteantes'Em determinada época da vida, principalmente em pacientes com mais de 50 anos de idade, é possível que ele volte a se multiplicar no organismo, causando complicações que podem ser bastante graves se não diagnosticadas e tratadas rapidamente.
Atualmente existem duas vacinas capazes de prevenir o herpes zóster:
Vacina Herpes Zóster Recombinante (Shingrix): Trata-se de uma vacina inativada, que é composta de uma proteína (glicoproteína E) do vírus da varicela zoster associada a um adjuvante.
É recomendada para:adultos com 50 anos ou mais;
adultos com 18 anos de idade ou mais que tenham uma condição de imunossupressão.
Vacina Herpes Zóster (Zostavax®): Trata-se de uma vacina viva atenuada que está indicada apenas para pacientes com mais de 50 anos. Por se tratar de vacina viva atenuada, não pode ser administrada a pessoas com condição de imunossupressão.









